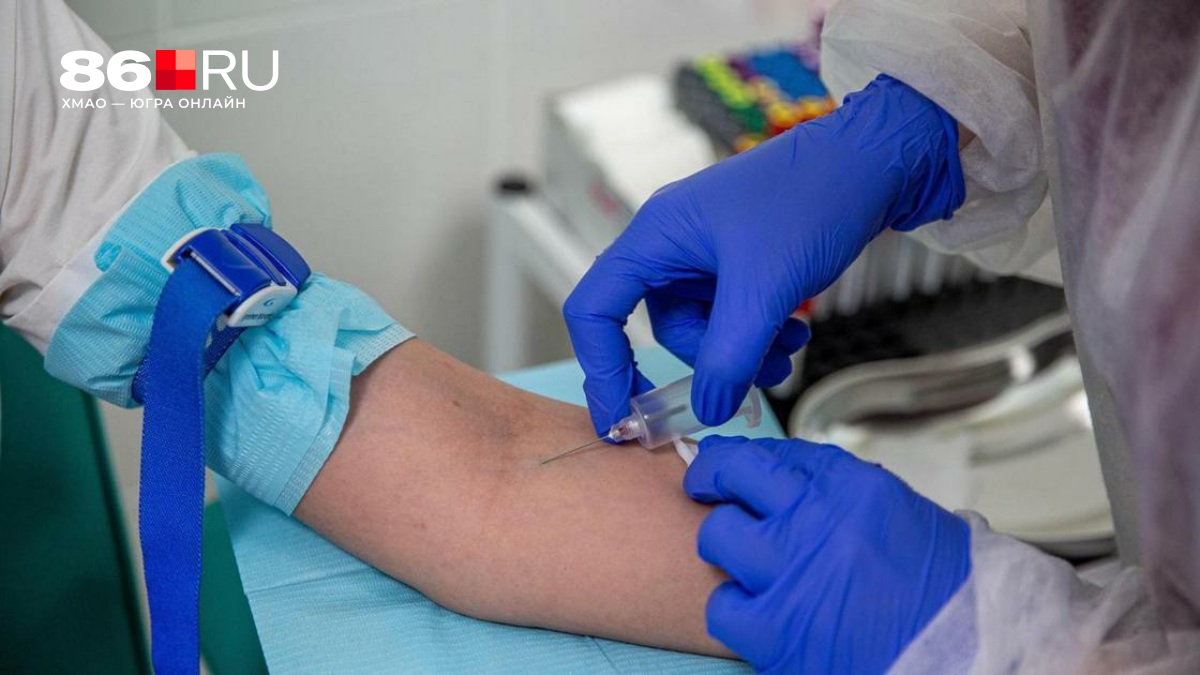
В кардиологии есть клинические ситуации, которые долго не находили убедительного объяснения: инфаркт миокарда у 35-летнего некурящего мужчины без диабета и гипертонии, прогрессирование атеросклероза у пациента с нормальным холестерином, кальцифицирующий аортальный стеноз у молодого человека без выраженных факторов риска. Десятилетиями такие случаи списывали на некие «индивидуальные особенности». Но у них есть биологическое объяснение — высокий уровень липопротеина (а). Теперь анализ на Lp (a) доступен и по ОМС. О его роли «Доктору Питеру» рассказал кардиолог Виталий Зафираки.
Виталий Зафираки, кардиолог, доктор медицинских наук
Роль липопротеина (а)
Липопротеин (а), или Lp (a), — это особая липопротеиновая частица, уровень которой почти полностью определяется генетически. В отличие от привычных показателей липидограммы на него практически не влияют питание, масса тела или физическая активность. Высокий Lp (a) нельзя «исправить» диетой или спортом, с ним либо повезло, либо нет. И именно поэтому он долго оставался вне поля зрения профилактической медицины.
Ситуация изменилась, когда стало ясно: Lp (a) — не просто маркер, а самостоятельный причинный фактор атеросклероза и кальцифицирующего аортального стеноза. Он легче задерживается в сосудистой стенке, активнее участвует в воспалении и одновременно ослабляет естественные механизмы защиты от тромбообразования. В результате сосудистые катастрофы возникают раньше и протекают тяжелее, чем можно было бы ожидать, ориентируясь только на уровень «плохого» холестерина.
Как понять, насколько высок риск
Риск, связанный с Lp (a), не имеет жесткого порога. Он нарастает постепенно, по мере увеличения концентрации.
«Важно понимать: Lp (a) не заменяет оценку традиционных факторов риска: курения, повышенного давления крови, ожирения, диабета. Он действует дополнительно, усиливая их. Умеренно повышенный "плохой" холестерин на фоне высокого Lp (a) может быть опаснее, чем более высокий уровень холестерина при оптимальном Lp (a)», — объясняет кардиолог Виталий Зафираки.
Кому обязательно надо измерить Lp (a)
Хотя европейские эксперты рекомендуют измерять Lp (a) хотя бы один раз в жизни каждому взрослому, на практике есть группы, для которых этот анализ особенно важен.
В первую очередь это:
В этих ситуациях измерение Lp (a) нередко становится недостающим элементом мозаики, который делает картину логичной и объяснимой. Врач Кореневич назвала 4 обследования сердца, без которых точный диагноз не поставить.
Что изменилось в России: анализ по ОМС
С 2026 года анализ на липопротеин (а) включен в программы диспансеризации взрослого населения. Это означает, что любой гражданин России в возрасте 18–40 лет может один раз бесплатно измерить уровень Lp (a) по полису ОМС в рамках установленного порядка диспансерного обследования. Речь идет не о массовом повторяющемся скрининге, а об однократной оценке пожизненного наследственного риска — ровно так, как это рекомендовано международными экспертами.
Липопротеин (а) — это не экзотический тест и не модная новинка. Это давно известный, но мало применявшийся в практическом здравоохранении показатель, который помогает объяснить то, что раньше казалось парадоксом: ранние инфаркты, тяжелый атеросклероз и быстрое прогрессирование болезни у внешне благополучных пациентов.
Измерить его хотя бы один раз в жизни означало бы во многих случаях заменить предположения знанием и перейти от усредненной профилактики к по-настоящему персонализированной стратегии.
Что меняется в практике и лечении
«Знание уровня Lp (a) прежде всего влияет не на выбор "волшебной таблетки", а на оценку пожизненного риска и интенсивность профилактики», — говорит кардиолог. По его словам, статины остаются основой терапии атеросклероза, но на Lp (a) они практически не действуют. Ингибиторы PCSK9 (кумабы) и инклисиран позволяют снизить его уровень примерно на 20–30%, однако полностью наследственный риск не устраняют.
«Уже идут клинические исследования препаратов, созданных специально для снижения Lp (a), которые уменьшают его концентрацию на 70–90%. Это серьезный шаг к воздействию не только на последствия, но и на сам механизм наследственного риска», — объясняет Виталий Зафираки.
Что изменилось в системе ОМС для пациентов с гипертонией, диабетом и беременных в 2026 году
Вот что рассказал «Доктору Питеру» заместитель генерального директора страховой медицинской организации «Капитал МС» Антон Устюгов.
Впервые в рамках базовой программы ОМС появилось положение о проведении дистанционного наблюдения за состоянием здоровья с определением показателей глюкозы в крови и артериального давления.
Для передачи данных пациенты обеспечиваются специальными глюкометрами и тонометрами, а на смартфон устанавливается мобильное приложение. Затем лечащий врач отслеживает показания, назначает очные и дистанционные консультации, корректирует лекарственную терапию и т. п. Предусматривается также экстренное реагирование при критическом отклонении показателей состояния здоровья пациентов от предельных значений.
В пренатальную — дородовую — диагностику нарушений развития ребенка, которая проводится у беременных женщин, включено неинвазивное тестирование — определение внеклеточной ДНК плода по крови матери. Это безопасный скрининг-метод, позволяющий оценить риск хромосомных аномалий у плода, например синдрома Дауна.
«Также увеличено количество заболеваний, диагностируемых в рамках расширенного скрининга новорожденных. В частности, добавлены диагнозы редких наследственных заболеваний "Х-сцепленная адренолейкодистрофия" и "дефицит декарбоксилазы ароматических L-аминокислот (AADCD)"», — говорит Антон Устюгов.
Важные изменения в системе ОМС касаются сроков оказания медицинской помощи пациентам с сердечно-сосудистыми заболеваниями. Так, если есть подозрение на заболевание сердечно-сосудистой системы, врач-специалист (кардиолог) должен проконсультировать в течение 3 рабочих дней, а необходимые инструментальные и лабораторные исследования должны быть проведены в течение 7 рабочих дней. Ранее сроки проведения консультаций и исследований составляли не более 14 рабочих дней.
Скорректированы также и сроки обычных госпитализаций — с 14 до 7 рабочих дней. Но если потребуется оказание специализированной медицинской помощи с применением высокотехнологичных методов лечения, то придется ждать дольше. В данном случае конкретные сроки не регламентированы и зависят от региона, заболевания, применяемого метода высокотехнологичной медицинской помощи, загруженности клиник и наличия свободных мест.
Впервые установлен обособленный раздел об оказании медицинской помощи с применением телемедицинских (дистанционных) технологий. Цели внедрения — повышение доступности и эффективности медицинской помощи, сокращение сроков ее ожидания и другие. В первую очередь это касается маломобильных пациентов и жителей отдаленных и малонаселенных районов. При использовании этого метода у граждан сохраняются те же права на выбор консультирующей медицинской организации и врача-консультанта, а также на соблюдение установленных требований к срокам проведения консультаций.
«Но не пугайтесь, что врача вы увидите только в мониторе, — отмечает Антон Устюгов. — Телемедицинские технологии применяются в соответствии с тем же порядком оказания медицинской помощи и на основе клинических рекомендаций, как и обычная, очная медицинская помощь. Если вам не подходит дистанционный формат, вы всегда можете воспользоваться возможностью очного консультирования».
Инвалидам и маломобильным группам населения, нуждающимся в постороннем уходе и помощи, обеспечивается доступная медицинская помощь, в том числе на дому, за счет использования специализированного транспорта медицинских организаций и организаций социального обслуживания. Ухаживающие за инвалидами I группы в больницах получат возможность круглосуточного доступа к таким пациентам.
Также будет усилен контроль за доступностью оказания медицинской помощи инвалидам, его будут осуществлять не только региональные органы власти в сфере охраны здоровья, но и страховые медицинские организации.
Для выявления ранних признаков дислипидемии (повышенного холестерина) и формирования атеросклероза одновременно с прохождением профосмотра или диспансеризации будет проводиться однократное определение уровня липопротеидов в крови у всех пациентов в возрасте 18–40 лет.
Оценка липидного профиля предусмотрена для пациентов 18–39 лет один раз в 6 лет, для пациентов 40 лет и старше — один раз в 3 года.
Кстати, если результаты профосмотра или первого этапа диспансеризации не выявили заболеваний или факторов риска их развития, требующих дальнейшего обследования, информация о результатах будет направляться в личный кабинет на портале «Госуслуги». Таким образом, отпадет необходимость дополнительного очного посещения поликлиники. Но разумеется, если личного кабинета нет, все результаты можно будет получить на приеме у врача.
В этих центрах будут проводиться обследования граждан для оценки функциональных и адаптивных резервов здоровья и выявления факторов риска развития неинфекционных заболеваний, которые могут привести к преждевременной активации механизмов старения.
Обследование будет двухэтапным. На первом этапе граждане проходят анкетирование через портал «Госуслуги» и исследования, направленные на определение биологического возраста, после чего принимается решение о проведении дополнительных исследований. В дальнейшем врач проводит консультирование и дает рекомендации. По результатам исследований и консультирования пациенту оформляется и выдается, в том числе в электронном виде, паспорт здоровья.
«Страховые медицинские организации проинформируют застрахованных граждан о возможности прохождения обследования в центрах здоровья и будут вести контроль за полнотой проведения исследований», — подчеркивает заместитель генерального директора «Капитал МС» Антон Устюгов.
Если в медорганизации вам не оказывают регламентированную медицинскую помощь или нарушаются сроки, необходимо обращаться в свою страховую компанию.
И еще одно новшество: впервые в 2026 году для лечения гепатита С на дому пациентам будут предоставляться лекарства за счет средств ОМС. Прием врача может проводиться с использованием дистанционных (телемедицинских) технологий, а результаты лечения должны быть подтверждены лабораторными исследованиями. Очное пребывание пациента в условиях дневного стационара при этом должно быть не менее 2 дней, включая день госпитализации и день выписки.